来源:中国生物技术网
2020年1月21日,中国科学院上海巴斯德研究所郝沛研究员、军事医学研究院国家应急防控药物工程技术研究中心钟武研究员和中科院分子植物卓越中心合成生物学重点实验室李轩研究员合作,在SCIENCE CHINA Life Sciences(《中国科学:生命科学》英文版),在线发表了题为“Evolution of the novel coronavirus from the ongoing Wuhan outbreak and modeling of its spike protein for risk of human transmission”的论文。

该论文分析阐述了引起近期武汉地区肺炎疫情爆发的新型冠状病毒的进化来源,及与导致2002年广东“非典”疫情的SARS冠状病毒、“中东呼吸综合征”MERS冠状病毒的遗传进化关系,并通过对武汉的新型冠状病毒spike-蛋白的结构模拟计算,揭示了武汉新型冠状病毒spike-与人ACE2蛋白作用并介导传染人的分子作用通路。该成果评估了武汉新型冠状病毒的潜在人间传染力,为尽快确认传染源和传播途径、制定高效的防控策略提供了科学理论依据。
“目前看来,武汉新型冠状病毒与SARS冠状病毒在受体结合途径上很相似。”1月21日,在接受《中国科学报》采访时,中科院上海巴斯德研究所研究员郝沛说。
“拿到测序结果10天内就发表研究结果,他们的速度非常快。”中国工程院院士、军事医学研究院药物化学家李松告诉记者,这项研究为科学防控、制定防控策略和开发检测/干预技术手段提供了科学依据。
在与时间赛跑防控新病毒的同时,李松与多位专家在接受《中国科学报》采访时呼吁我国夯实应对传染病的科技储备,通过未雨绸缪、科学预判、超前部署,增强应对“来无影、去无踪”的传染病,特别是病毒性传染病的科技支撑能力。
与SARS冠状病毒结合受体方式相似
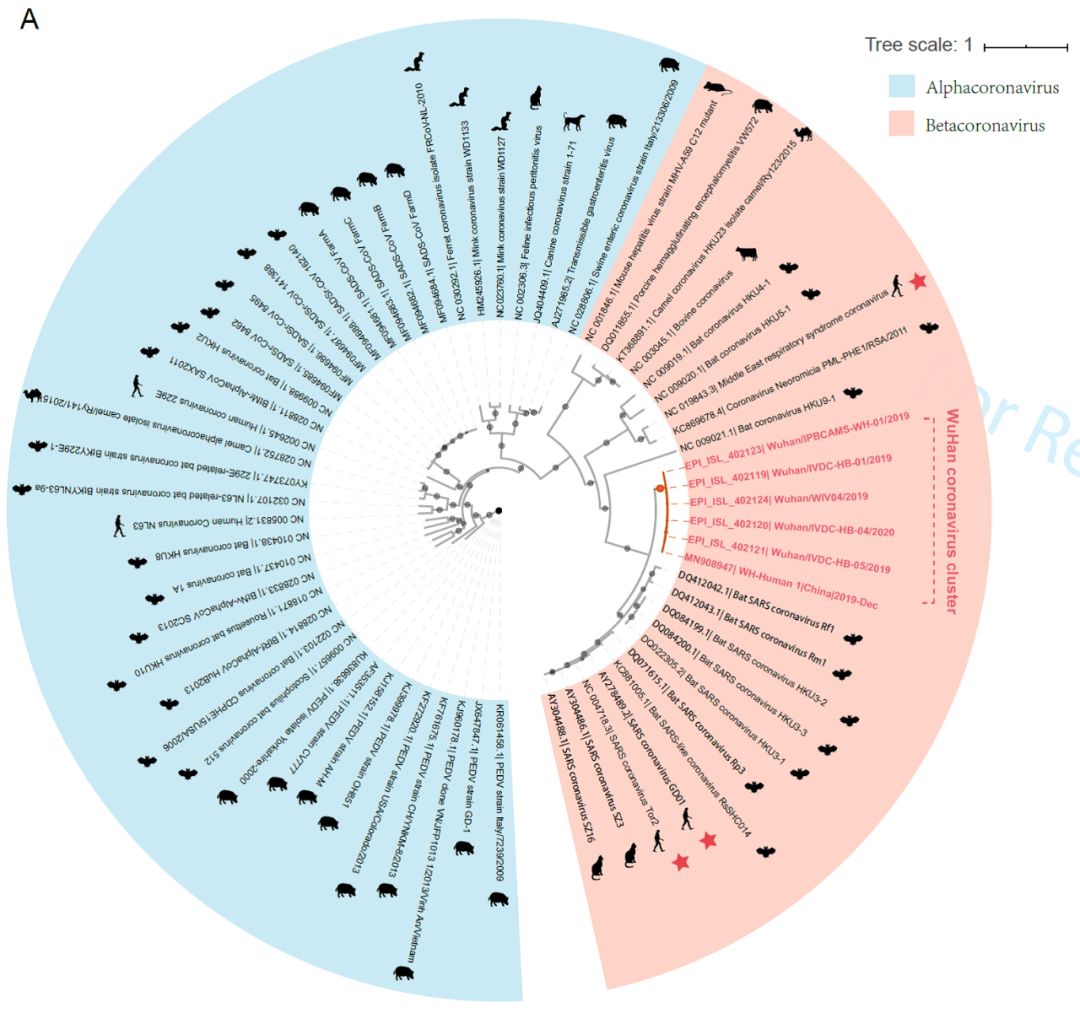
通过对武汉新型冠状病毒与2003年非典,即严重急性呼吸综合征(SARS)的冠状病毒(SARS-CoV)、中东呼吸综合征冠状病毒(MERS-CoV)进行全基因组比对,郝沛等发现,新病毒与后两者平均分别达到70%和40%的序列相似性。
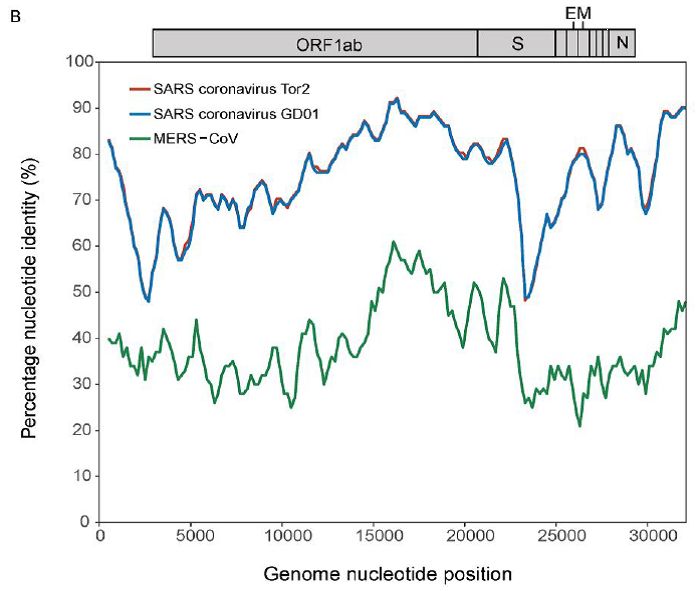
其中不同冠状病毒与宿主细胞作用的关键spike基因(编码S-蛋白),有更大的差异性。
虽然武汉新型冠状病毒S-蛋白中与人体ACE2蛋白结合的5个关键氨基酸有4个发生了变化,但变化后的氨基酸,却在整体性上完美地维持了SARS-CoV的S-蛋白与ACE2蛋白互作的原结构构象。
对此,作者在文中解释说,尽管武汉新型冠状病毒的新结构与ACE2蛋白互作能力,由于丢失了少数氢键有所下降,但仍然达到很强的结合自由能。
“SARS-CoV是当年中国研究非常透彻的一个病毒,它是通过与人的ACE2蛋白互作结合进入人体的。”郝沛说,“这说明武汉新型冠状病毒是通过S-蛋白与人ACE2互作的分子机制,感染人的呼吸道上皮细胞。”
不过,李松表示,目前的研究说明,武汉新型冠状病毒有可能像SARS-CoV那样感染呼吸道上皮细胞。但实际上,研究采用计算机模拟的分子动力学方式很难准确地判断它与SARS-CoV、MERS-CoV相比的强度。
“病毒传播能力不仅仅包括与受体结合,还包括病毒的复制以及攻击能力等。”郝沛对记者说。
研究团队赶在春节前发表这篇文章,希望提示做抗原检测和药物开发的研究者,基于此进一步开展研究。
据介绍,此次研究的数据以复旦大学生物医学研究院张永振教授带领协作团队完成的新冠状病毒基因测序为基础。对此,郝沛表示,这些数据是针对病毒进行溯源和其他所有研究的基础。
“一过性”研究限制了与时间赛跑
快速测序武汉新型冠状病毒、研发病毒诊断试剂盒、寻找药物抗体、迅速采取防控措施……从高校、科研机构、企业到政府均在“与时间赛跑”,防止更多人被传染。
对于此次疫情防控,多位专家均向记者表示很有信心。经过SARS一役,我国从监测、预警到防控系统,对突发性传染病应对的能力均有了很大提高。但他们同时指出,仍然存在不足之处。
李松表示,当前应对传染病,特别是病毒性传染病,我国尚需在药物和疫苗方面有所准备。
“像这次武汉新型冠状病毒,发生之后再做药物研究肯定来不及。做一个药物需要时间,往往需要十年、几十亿美金,用应急研发解决疫情防控问题不太现实。”他说。
在这方面,他认为,“科学的预判、超前的部署”非常重要。李松记得,SARS期间,大家对这个问题的重要性有很好的认识。
可惜的是,尽管当年部署了很多任务,但SARS过后,针对冠状病毒的科学研究大都没有继续下去。
在当年为数不多的坚持下来的课题组中,复旦大学基础医学院教授姜世勃团队是其中之一。
姜世勃表示,其开发的国际上首个广谱抗冠状病毒的多肽EK1可能在应对武汉新型冠状病毒方面具有适用性,目前该多肽正在武汉进行检测。
同时,其团队跟美国贝勒大学合作研发的抗SARS-CoV的候选疫苗是国际上少数几个在研的高效、安全的抗SARS候选疫苗。
他表示,这是由于大部分冠状病毒对人危害不大,所以相关药物和疫苗“没什么市场”。即便是如SARS-CoV和MERS-CoV等高致病性和高致死率的病原体,也往往是“一过性”的,过了流行期,可能就再也不出现。
“它们市场前景不明确,不像肝炎或者癌症的市场那么大,所以药厂和投资公司对类似的抗新发突发传染病的药物和疫苗的研发几乎都不感兴趣。据我所知,这几年国内几乎没有什么人在做抗SARS的药物和疫苗,且绝大多数的P3实验室已不允许做活SARS-CoV的研究。”姜世勃说。
另一方面,国家能提供的经费往往非常有限,只能做基础研究,而做临床试验则要花费很多钱。
姜世勃表示,根据自己在美国研制抗艾滋病多肽药物的经验,将一个多肽药物推向市场,常常需要近10年时间和花费数亿美元,国内基本上没有公司愿意这样做。“这是目前最大的困难。”他说。
超前部署 弥补“短板”
一旦出现,突发病毒性传染病往往会给一个国家造成非常大的经济损失。姜世勃举例说,如SARS就让我国损失了几千亿元人民币, 而MERS2015年在韩国仅流行一个多月就使其损失了几百亿美元。“从这个角度看,国家应该加大对新发突发高致病性传染病研究的支持力度,并持之以恒。”他补充说。
“像SARS一样,病毒性传染病往往都是这样:来无影,去无踪。”李松说,未来影响我国的病毒性重大传染病一定还会再来,所以应该未雨绸缪,重点研发具有广谱作用的抗病毒药物,从而为突发疫情开发有针对性的疫苗赢得宝贵时间。
他呼吁国家对疫情防控加强科技支撑,对药物和疫苗研发给予长期稳定的支持。
同时,科学家也要耐得住寂寞,在新发突发传染病的高效防控和研发广谱抗病毒药物方面开展长期的科学研究,这样疫情发生后才能从容应对。
来源:biotech-china 中国生物技术网
原文链接:http://mp.weixin.qq.com/s?__biz=MjM5ODU5NDgyMg==&mid=2653946695&idx=2&sn=c9e2f89148ddd9f3d46a6efc2fce7c7b&chksm=bd0cf32e8a7b7a38804df4954ff141ed4d6bbe453984a9ddbf0ec3af1d9d44c8b141834b0504&scene=27#wechat_redirect
版权声明:除非特别注明,本站所载内容来源于互联网、微信公众号等公开渠道,不代表本站观点,仅供参考、交流、公益传播之目的。转载的稿件版权归原作者或机构所有,如有侵权,请联系删除。
电话:(010)86409582
邮箱:kejie@scimall.org.cn

