来源:药学进展
专家介绍:邹和建

医学博士,复旦大学附属华山医院风湿科教授,博士研究生导师,学术带头人。复旦大学附 属华山医院党委书记,复旦大学风湿、免疫、过敏性疾病研究中心主任,复旦大学附属华山医院分子与转化医学研究 所所长;海峡两岸医药卫生交流协会风湿免疫病学专业委员会痛风学组主任委员,中国老年医学委员会高尿酸与痛风 专家委员会副主任委员。国际硬皮病临床与研究协作网( inSCAR)副主席、世界卫生组织热带病研究所研究伦理论 坛 WHO/TDR FERCAP 指导委员会委员兼秘书;国家卫生标准委员会委员、教育部临床医学专业认证工作委员会委员、 中国人类遗传资源管理专家组成员、中国医药生物技术协会组织生物样本库分会常委。 邹和建教授主要从事痛风和高尿酸血症发病机制及干预策略的研究,系统性硬化(硬皮病)发病机制研究。近 5 年承担国家自然科学基金、 211 学科新增长点基金、上海市科委重点项目等。被评为上海市优秀学科带头人、上海市领军人才,获得上海 市教学成果一等奖 1 项,上海市医学科技成果奖二等奖 1 项(均为第一完成人)。近 5 年来以第一作者或通讯作者发表 SCI 研究论著 40 余篇, 主编、副主编学术专著 10 余部
正文
硬皮病治疗研究进展及治疗指南演变
[ 摘要 ] 硬皮病是一组以增厚硬化的皮肤病变为共同表现的自身免疫性疾病,受累组织和器官广泛,多种发病机制参与其中。目前,硬皮病的 治疗缺乏明确有效的药物,多以免疫抑制、抗纤维化及对症支持治疗为主,近年来一些针对血管病变的新药物及生物制剂在硬皮病中逐渐得到 应用,为硬皮病的治疗提供了新的机遇。对于硬皮病的治疗推荐,近年来也有不断的更新和完善,有利于硬皮病的早期评估及系统治疗。
硬皮病是一组以增厚硬化的皮肤病变为共同表现 的异质性疾病,可见局限性或弥漫性皮肤增厚和(或) 纤维化以及内脏器官(包括胃肠道、肺脏、肾脏和心 脏等)结构功能异常,并常伴有免疫异常及微血管病变。 目前,硬皮病病因不明,遗传、感染、环境及药物等因 素均可能参与其中;其发病机制复杂,免疫紊乱、血 管内皮细胞损伤、成纤维细胞增殖及胶原合成异常为 疾病主要的病理表现。患者皮肤、血管、内脏均可受 累,预后与受累器官及受累程度密切相关。本文就硬 皮病的分类、治疗及相应指南研究进展情况作一综述, 以期为临床提供参考。
1 硬皮病的分类
硬皮病主要分为两大类。其一为局灶性硬皮病, 单纯只有皮肤受累而无明显内脏系统受累,可呈斑状损害(硬斑病)、带状损害或点滴状损害,可单发亦 可多发,一般预后较好。其二为系统性硬皮病( systemic sclerosis, SSc),也称为系统性硬化症,可见广泛的 皮肤硬化伴内脏系统受累,依据皮损分布和其他临床 情况,可进一步分为以下 5 种亚型: 1)弥漫性皮肤系 统硬化症; 2)局限性皮肤系统硬化症 [ 包括钙质沉着 ( calcinosis, C)、雷诺现象( Raynaud's phenomenon, R)、 食道运动功能障碍( esophageal dysmotility, E)、指端 硬化( sclerodactyly, S)、毛细血管扩张( telangiectasis, T), CREST 综合征 ]; 3)无皮肤表现的系统性硬化症; 4)重叠综合征; 5)未分化结缔组织病。 2018 年, 系统性硬化症正式纳入我国罕见病目录。
2 硬皮病治疗
硬皮病的临床异质性较大,疾病表现可以从早期 或可能的硬皮病(如雷诺现象加上 SSc 相关自身抗体) 到晚期快速进展的弥漫性皮肤硬化伴多器官功能衰竭; 且患者可能具有与其他自身免疫性疾病的特征重叠的 综合征,最常见的是多肌炎和干燥综合征,但也可见 类风湿关节炎和系统性红斑狼疮。因此,需要对每个 患者进行个体化的评估和治疗。
目前, SSc 的优化管理要求如下: 1)早期诊断; 2)对诊断明确的患者根据病情进展、自身抗体和器官 受累等具体情况进行分型分期; 3)通过对重要器官受 累风险(如肺动脉高压、间质性肺炎、肾危象等)的 早期评估,进行适当的治疗和积极干预; 4)向患者加 强宣教,注重日常防护,以积极参与疾病的治疗。目前, 硬皮病的治疗尚无非常有效的方法和药物,临床治疗以 “改善病情”为主,以增加存活率、减少致残率和并发症。 治疗目标包括:预防内脏器官受累;阻止或减慢已受 累器官(包括皮肤)功能的恶化;改善已受累器官(包 括皮肤)的功能。
2.1 一般治疗
戒烟、保暖、避免情绪激动、积极的皮肤护理及 注重对患者病情的教育,给予积极的心理支持和鼓励。
2.2 药物治疗
目前,硬皮病的药物治疗主要包括抗炎和免疫调 节治疗、针对血管病变的治疗及抗纤维化治疗 3 个方面。
2.2.1 抗炎及免疫调节治疗
2.2.1.1 非甾体抗炎药 非甾体抗炎药对于关节痛和肌痛 一般均有疗效,在控制骨骼肌肉不适后可建议大多数 患者进行有效的物理治疗。早期进行积极和持续的物 理治疗可改善进行性活动受限和肌肉萎缩,保存功能。
2.2.1.2 糖皮质激素 糖皮质激素本身不能减缓 SSc 的进 展,其主要用于与 SSc 重叠发生的炎性疾病及间质性 肺病的炎症期,且对早期 SSc 的肢端水肿、关节痛、 肌痛以及腱鞘疼痛有效。但值得注意的是,糖皮质激 素在硬皮病中宜短期小剂量使用,尤其对于硬皮病晚 期伴肾功能不全者,糖皮质激素应慎用,避免导致硬 皮病肾危象。
2.2.1.3 免疫抑制剂 SSc 病程中通常存在明确的细胞 免疫和体液免疫异常,从这点来看,用免疫抑制剂治 疗应该是合理的选择。常用的免疫抑制剂有环磷酰胺 ( CYC)、甲氨蝶呤( MTX)、霉酚酸酯( MMF)、 硫唑嘌呤( AZA)、环孢素 A( CsA)等。 MTX 对改 善早期皮肤的硬化有效,而对肺功能无明显改善。 2 项小型回顾性研究显示,使用 AZA 治疗的硬皮病患 者肺功能稳定,但在 AZA 和口服 CYC 的随机对照 ( randomized controlled trial, RCT) 研 究 中, AZA 对 肺功能的稳定作用并未得到证实,甚至在接受 AZA 治 疗 的 SSc 患 者 中 用 力 肺 活 量( forced vital capacity, FVC)和一氧化碳弥散量( carbon monoxide diffusing capacity, DLco)均明显恶化;而另一项前瞻性的开 放标签研究显示, AZA 并不像 CYC 那样可作为有效 的诱导治疗药物,但其可作为维持用药的选择。 CsA 的一项研究显示,其对皮肤病变有效,但剂量相关的 副作用常见,特别是肾毒性和高血压,因此,在 SSc 的临床应用较为受限。 CYC 和 MMF 主要用于硬皮病 相关间质性肺炎( ILD)的治疗, CYC 在硬皮病中的 研究相对较多。有研究显示,接受 6 个月 CYC 脉冲治 疗(每月 1 000 mg · m-2)的 SSc 患者大多数肺功能稳 定。在 Scleroderma Lung Study I( SLS I)中,与安 慰剂组患者相比,接受 1 年口服 CYC 治疗的 SSc 患者, 其 FVC 显著增加,皮肤厚度显著改善;然而,当对 SLS I 受试者进行后续 1 年的随访治疗时, CYC 的有益 作用减弱,到 24 个月时,大多数临床指标(包括肺功能) 已经与安慰剂组无显著差异。一些观察性的研究显 示, MMF 联合小剂量激素治疗有助于改善早期 SSc 患 者的改良后 Rodnan 皮肤总评分( modifed Rodnan total skin score, TSS) 和 肺 功 能。 将 MMF 和 CYC 作 为治疗 SSc 相关性 ILD( SSc-ILD)的 RCT 研究,即 Scleroderma Lung Study Ⅱ( SLS Ⅱ)结果显示, MMF 治疗 SSc-ILD 2 年或 CYC 治疗 1 年后,患者的肺功能、 呼吸困难等症状均显著改善,虽然 MMF 的耐受性较好, 且毒性较小,但其在 24 个月时的疗效未明显优于 CYC 。 SLS Ⅱ的研究结论支持了 CYC 和 MMF 对进展性 SSc-ILD 有潜在临床作用的结论。
2.2.2 血管病变的治疗
2.2.2.1 系统性硬皮病相关肢端血管病变的治疗 雷诺现 象( Raynaud's phenomenon, RP)是 SSc 最常见的临床 表现,其本质为间歇性周围血管痉挛。长效钙通道阻 滞剂( calcium channel blockers, CCBs),如硝苯地平, 为治疗 RP 的一线用药,临床荟萃分析也提示 CCBs 能 有效降低 RP 的发作频率和严重程度。但由于大剂 量的 CCBs 类药物可导致血压降低、头痛和周围水肿的 不良反应,部分患者常不能耐受。近年来部分研究发 现, α 受体阻滞剂哌唑嗪对 SSc 相关的 RP 有一定的治 疗作用、血管紧张素转换酶抑制剂( ACEI)喹那普 利、血管紧张素Ⅱ受体拮抗剂氯沙坦被证实在治疗 与 SSc 相关的 RP 方面也具有一定的有效性, 5-羟色 胺再摄取抑制剂氟西汀 [20] 以及局部硝酸甘油类贴片药 物 MQX-503等均可用于 RP 的治疗。
RP 最严重的并发症是严重的肢端缺血和溃疡,可能的原因是出现了结构性的血管疾病,临床中磷酸二酯 酶抑制剂西地那非和他达拉非对加速肢端溃疡的愈合 有一定的帮助,但目前为止尚未获得美国食品药品 监督管理局( Food and Drug Administration, FDA)批准。 严重的 RP 可静脉用伊洛前列腺素或其他前列环素及其 类似物缓解,但价格比较昂贵。有研究显示,内皮素受 体拮抗剂波生坦不会加速溃疡愈合,但可防止 SSc 患 者出现新的缺血性肢端溃疡,而新型内皮素-1 受体拮 抗剂马西替坦未明显减少SSc患者的肢端溃疡。此外, 他汀类药物对 SSc 患者内皮功能具有多效性,可能延 缓血管损伤,降低 SSc 患者新的肢端溃疡发生频率。
2.2.2.2 系统性硬皮病相关肺动脉高压的治疗 肺血管疾 病是 SSc 的另一个重要肺部表现,氧疗作为 SSc 相关 肺部疾病的基础治疗方案,其在维持活动状态下 90% 以上的氧饱和度是必要的,可有效维持及改善肺脏的 预 后。 肺 动 脉 高 压( pulmonary artery hypertension, PAH)是 SSc 相关肺血管疾病最常见的形式。 PAH 本 质上是肺动脉树的一种闭塞性血管病,可导致对肺动脉 血流量的阻力增加,肺动脉压升高。与同样严重程度 的特发性 PAH 患者相比, SSc 相关性 PAH 患者的生存 率低,临床结局更差。 DLco 一般在 PAH 形成之前 就显著降低,通常低至 40%,且大多数 PAH 患者没有 明显的间质性疾病,因此, FVC与DLco的比值大于1.6, 可作为预测肺血管疾病的一个有效线索。
在过去 20 年中, PAH 的治疗取得了巨大进展。目 前主要有三大类治疗药物:其一为前列环素类药物, 包括静脉注射用依前列醇、皮下或静脉注射用或口服 曲前列环素、吸入伊洛前列素和口服贝前列素钠,以 及口服前列环素受体激动剂塞乐西帕等;其二为内皮 素受体拮抗剂,包括波生坦、安利生坦和马西替坦; 其三为一氧化氮刺激剂,包括 5 型磷酸二酯酶( PDE-5) 抑制剂西地那非和他达拉非,以及可溶性鸟苷酸环化 酶( sGC)激动剂利奥西呱。在 SSc 患者中,经右心导 管确诊 PAH 后,应至少使用 1 种药物进行治疗。近期 研究表明:在 SSc 相关的 PAH 中, PDE-5 抑制剂和内 皮素受体拮抗剂的联合治疗比单独使用 PDE-5 抑制剂 或内皮素受体拮抗剂效果更好。
2.2.2.3 系统性硬皮病相关心血管疾病的治疗 SSc 患者 中有主动脉硬化、内皮依赖性血管扩张受损和冠状动脉 钙化增加现象,常见心包积液、心律失常和心脏舒张功 能障碍,急性心肌梗死较为罕见,严重的心肌病可能 与肾危象和全身性肌炎有关。因此,抗心律失常药 物通常被用于治疗心律失常,当存在显著的传导异常时, 可考虑植入起搏器。部分研究显示,折返性单形室性心 动过速的 SSc 患者对局部消融治疗有反应。抗凝治 疗对胃食道炎、胃窦血管扩张和胃肠毛细血管扩张引 起的胃肠道出血具有特殊的危害,且有效性存在争议, 因此在 SSc 患者中应用较少。
2.2.2.4 系统性硬皮病相关肾危象的治疗 SSc 肾危象 ( scleroderma renal crisis, SRC)是硬皮病引起的严重 并发症之一,以恶性高血压、进行性肾衰竭为特征性临 床表现。目前, SRC 的发病机制还未完全阐明,既往 研究认为肾素-血管紧张素-醛固酮系统( RAAS)激活 可使得肾皮质血管(主要为小动脉和微血管)内膜收缩、 血栓形成及肾血流量进一步减少,从而导致急性肾衰 竭,但越来越多证据提示补体系统的激活可能也参与 了发病过程。研究表明:长期使用皮质类固醇(每天 超过15 mg醋酸泼尼松或等效物)可能导致SRC的发生, 且高危患者包括早期弥漫性硬皮病、抗 RNA 聚合酶Ⅲ ( RNAP Ⅲ)抗体阳性以及血压升高明显的高危患者, 均应谨慎使用皮质类固醇以防止 SRC 的发生。
2.2.3 抗纤维化治疗
2.2.3.1 系统性硬皮病相关皮肤纤维化的治疗 除了一些 发病非常早期和无皮肤硬化的硬皮病患者,皮肤纤维化 在几乎所有类型的 SSc 患者中均存在。患者可出现皮 肤的顽固性瘙痒和疼痛等不适,全身抗组胺药物治疗可 以缓解顽固性瘙痒。普瑞巴林可有助于治疗皮肤增厚引 起的皮肤交感神经压迫而导致的刺痛、灼痛;疼痛严重 者可能需要阿片类镇痛药物。少部分严重皮肤硬化症 的患者会随着病程延长出现皮肤硬化的稳定甚至软化, 特别是在疾病发作 5 年后。这种皮肤增厚的改善,无论 是由于自然病史还是药物作用,预后均较无皮肤硬化 改善者更为好转。目前, MTX 被推荐用于改善早期弥 漫性 SSc 的皮肤硬化; CYC 在安慰剂对照试验中也 表现出轻微的皮肤改善; MMF 在一些观察队列研究 中显示出有效性 [13-14],其他药物如 CsA、他克莫司、 松弛素、免疫球蛋白、利妥昔单抗等在一些 小型开放性研究中也显示出对皮肤硬化均有一定改善 作用。近年来, Janus 激酶 2( JAK-2)抑制剂在一些 体外实验及动物实验中均初步显示出其对皮肤相关的 纤维化具有一定的治疗作用,但尚缺乏系统的临 床试验。
目前,使用人源化抗人白细胞介素( IL) -6 受体单 克隆抗体( tocilizumab,托珠单抗)也是一种很有前途 的治疗方法,目前已完成托珠单抗改善皮肤和减少肺功 能丧失的Ⅱ期临床研究。前 48 周的双盲研究( faSScinate 研究)结果显示,虽未达到该研究的主要终点(即改 良的 Rodnan 皮肤评分与基线时的平均变化差异具有统 计学意义),但托珠单抗治疗组在数值上有一定的改善, 提示托珠单抗治疗硬皮病有一定的临床获益。 2018 年,基于 faSScinate 研究的后续 48 周的开放标签的研 究结果表明:托珠单抗治疗对 SSc 患者的皮肤纤维化、 肺纤维化和身体功能改善有益,但有增加严重感染的 风险。
2.2.3.2 系统性硬皮病间质性肺炎和肺纤维化的治疗 肺 部受累是硬皮病患者的主要死亡原因,其中 ILD 和 PAH 是硬皮病患者最常见的肺部疾病。研究显示,抗 U3- RNP 或抗 Th/To 抗体阳性的患者往往有较为严重的间质 性疾病,因此,在这类患者中,早期干预(在症状 出现的前 5 年)对改善预后的意义最大。
目前,硬皮病相关 ILD 治疗主要药物是免疫抑制 剂,包括 CYC 和 MMF,这 2 种药物均能持续改善患 者的 FVC;其中,与 MMF 相比,使用 CYC 治疗 的患者,其耐受性更差,停药比例更高。现有证据表明: CYC 和 MMF 的治疗效果主要是预防疾病进一步发展, 而不是逆转现有的纤维化疾病。目前, 2 种用于治疗 特发性肺纤维化的新药吡非尼酮和尼达尼布均正在进 行硬皮病相关肺纤维化的临床研究,具体研究结果值得 期待。此外研究显示,使用凝血酶抑制剂达比加群酯可 抑制肺成纤维细胞的增殖、 α 平滑肌肌动蛋白( α-SMA) 的表达,抑制正常肺成纤维细胞中胶原和结缔组织生长 因子( connective tissue growth factor, CTGF)的生成; 针对 B 淋巴细胞治疗的利妥昔单抗对 SSc 患者的肺功 能和皮肤纤维化等均有一定的改善作用,提示这些 药物对 SSc 相关的 ILD 和肺纤维化均有一定的治疗潜 力,但现有的研究均为小样本的临床研究,大样本的 临床 RCT 试验需要进一步的明确及完善。
2.2.4 其他受累脏器的治疗
SSc 相关的胃肠道受累在硬皮病中极为常见,其中 食管受累是最常见的,发生率高达 80%。消化道受累 最常见的临床症状为胃食道反流,其治疗可通过简单 的抗反射措施,如在睡前几个小时抬高床头,不进食, 同时联合抑酸治疗,特别是质子泵抑制剂( PPI)作为 消化道受累的一线治疗药物,能使患者得到明确的临床 获益。如有严重的食道炎和食管狭窄或 Barrett 食管等 并发症,则可能需要高剂量的 PPI 治疗。胃和小肠 动力失调所致的吞咽困难、胃食道反流、饱腹感、假 性梗阻等,可用促动力药甲氧氯普胺、多潘立酮和莫 沙必利治疗。此外,红霉素对胃部受累也有一些治疗 作用。小肠运动障碍伴假性梗阻和细菌过度生长,可 导致恶心、呕吐、腹泻、腹胀和吸收不良等,除使用 上述甲氧氯普胺、多潘立酮、莫沙必利和红霉素等药 物外,还需加用包括甲硝唑、环丙沙星、四环素或阿 莫西林等抗生素,抑制细菌过度生长,甚至在一些难 治性病例中需要轮换使用抗生素,避免耐药性的产生, 而奥曲肽可用于胃肠道受累后出现严重营养不良的患 者,必要时可加用肠外营养。
2.3 其他治疗方法
近年来,生物制剂用于硬皮病的治疗也偶见一些 病例报道及小规模的临床研究,结果提示针对 B 细胞 的利妥昔单抗及针对 IL-6 受体的托珠单抗对硬 皮病患者皮肤硬化、肺功能及 ILD 的改善具有一定的 疗效,但较大规模的 RCT 研究目前尚少见报道。此外, 治疗硬皮病皮肤纤维化更有前景的方法为自体造血干 细胞移植,目前已完成的一些临床研究显示,造血干 细胞移植对硬皮病的皮肤增厚有快速而显著的改善效 果;而对于硬皮病中严重的RP、疼痛及手部残疾等, 有研究尝试用自体脂肪来源的基质血管成分注射至手 部的皮下组织中,发现其可明显改善上述不良事件的 发生率和严重程度。此外,对于严重肺间质纤维化、 严重 PAH 等肺部受累严重的 SSc 患者,肺移植可能是 一种最终的选择方案。
3 硬皮病治疗指南演变及比较
目前,国内尚无专门的 SSc 推荐治疗指南,临 床治疗主要参考国外的治疗指南结合临床经验。基 于 SSc 临床表现的复杂性和异质性, 2009 年欧洲抗 风湿病联盟( European League Against Rheumatism, EULAR)和硬皮病试验研究组织( EUSTAR)发布了 第 1 版对 SSc 的治疗推荐。随着对 SSc 发病机制认 识的深入和治疗药物的增加, 2016 年 EULAR 更新了 对 SSc 治疗的推荐意见,并提出了 SSc 治疗的研究方 向,治疗推荐上变化最大的部分是对 SSc 相关血管 病变的治疗。同年,英国风湿病学会( BSR)和英国风湿病卫生专业人员( BHPR)也在曼彻斯特 BSR 年 会上提出了治疗推荐。上述各版的硬皮病推荐治疗 指南见表 1。
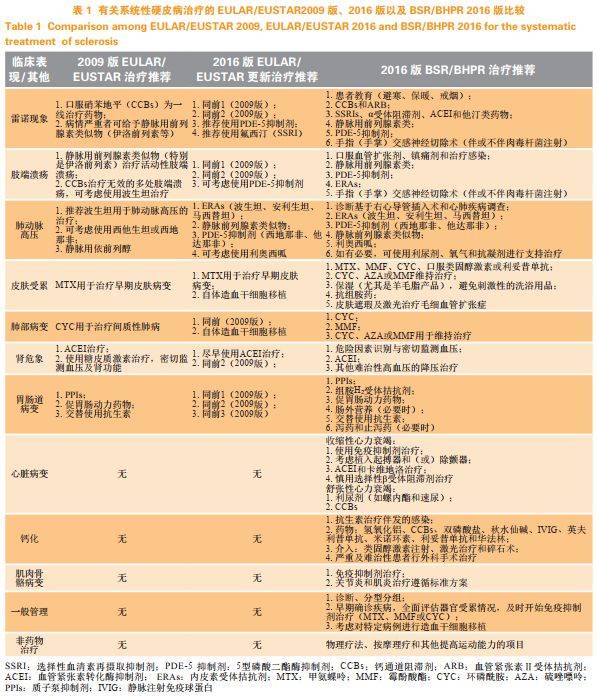
基于上述的治疗推荐比较,可以看出 2016 版 EULAR/EUSTAR 更新治疗推荐较 2009 版相比,主要 增加了新的针对血管病变药物的使用,以及自体造血 干细胞在严重的皮肤病变及肺部病变中的推荐应用; 而 2016 版 BSR/BHPR 治疗推荐则在新的药物使用基础 上增加了对严重及难治性的肢端溃疡及 RP 现象中的交感神经切除术及肉毒杆菌的注射,皮肤受累中毛细血 管扩张的激光治疗,新增了对心脏受累、肌肉骨骼受 累及钙化的管理和治疗,同时增加了对硬皮病患者的 一般管理及非药物治疗的推荐,更多的推荐关注疾病 的早期诊断、早期治疗、患者的健康教育、护理理疗 等的综合治疗。
4 结语与展望
硬皮病作为罕见病,发病率低,临床既往对其重 视程度不足、认识有限;同时因为疾病本身的发病机制 不明确,目前为止硬皮病的治疗仍缺乏非常有效的药 物。近年来硬皮病治疗相关的进展大部分体现在针对血 管病变的治疗上,如 ERAs 和 PDE-5 抑制剂的临床应用, 能有效改善 RP、肢端溃疡及 PAH;新药利奥西呱也有 助于改善 PAH,但目前国内临床应用经验有待进一步 的积累。对于硬皮病免疫功能紊乱,目前的推荐指南也 主要依赖于 MTX、 MMF、 CYC、 AZA 等经典免疫抑 制剂,近年来生物制剂利妥昔单抗、托珠单抗正不断应 用于临床,但疗效有待进一步的明确。而临床中最常见 的皮肤纤维化和肺间质病变的治疗也无明确的新选择, 抗纤维化药物尼达尼布、吡啡尼酮对于硬皮病相关的 ILD 的临床研究还在进行中;此外,自体造血干细胞移 植治疗也是硬皮病的新选择,但因为技术要求较高、 费用昂贵受到很大的限制。
作为一个异质性较大的临床谱系性疾病,硬皮病 患者的治疗方案也将基于临床对疾病发病机制的不断 认识及患者临床表现的侧重点不同,而采取不同的组 合方案,以期在参考上述治疗推荐指南的基础上结合 患者的具体情况,真正做到个体化评估、个体化治疗。 此外,也期待国内硬皮病推荐治疗指南的早日推出。
来源:ppsyxjz 药学进展
原文链接:http://mp.weixin.qq.com/s?__biz=MzA5MDY3ODExNQ==&mid=2651305955&idx=1&sn=e7e6097bedcab250e9f960fc8222e370&chksm=8bf4e1efbc8368f9fe412d06284d5c98660ac9b308fbaba1f353a29dc9a83cda87f0c413fe75&scene=27#wechat_redirect
版权声明:除非特别注明,本站所载内容来源于互联网、微信公众号等公开渠道,不代表本站观点,仅供参考、交流、公益传播之目的。转载的稿件版权归原作者或机构所有,如有侵权,请联系删除。
电话:(010)86409582
邮箱:kejie@scimall.org.cn



